Screening del tumore del colon-retto: esecuzione di una colonscopia (Italian)
Aggiornato 27 gennaio 2025
Applies to England
Il presente opuscolo fornisce informazioni sull’esecuzione di una colonscopia, laddove fossero necessari esami ulteriori dopo l’utilizzo del kit di screening NHS del tumore del colon-retto.
1. Perché NHS offre la colonscopia
La colonscopia contribuisce a individuare polipi e tumori del colon-retto, giacché potrebbero svilupparsi in maniera asintomatica.
I polipi sono piccole escrescenze sulle pareti dell’intestino crasso. La maggior parte di essi sono innocui, ma altri presentano una maggiore probabilità di evolvere in una forma maligna. Il tumore del colon-retto è una neoplasia che si sviluppa in qualsiasi tratto dell’intestino crasso, compresi il colon e il retto.
La colonscopia è offerta laddove si rilevi un certo quantitativo di sangue nelle feci. A volte, i polipi e i tumori del colon-retto causano sanguinamento, non sempre visibile. Sebbene la maggior parte dei soggetti non siano affetti da tumore del colon-retto, l’esecuzione della colonscopia ci aiuta a verificare la causa della presenza di sangue.
Eventuali polipi possono essere solitamente asportati nel corso della colonscopia. Tale esame riduce notevolmente il rischio di tumore del colon-retto. Laddove esistessero segnali che ne indicassero la presenza, potremmo essere in grado di offrire trattamento. Una diagnosi precoce di tumore del colon-retto rende le cure verosimilmente più efficaci.
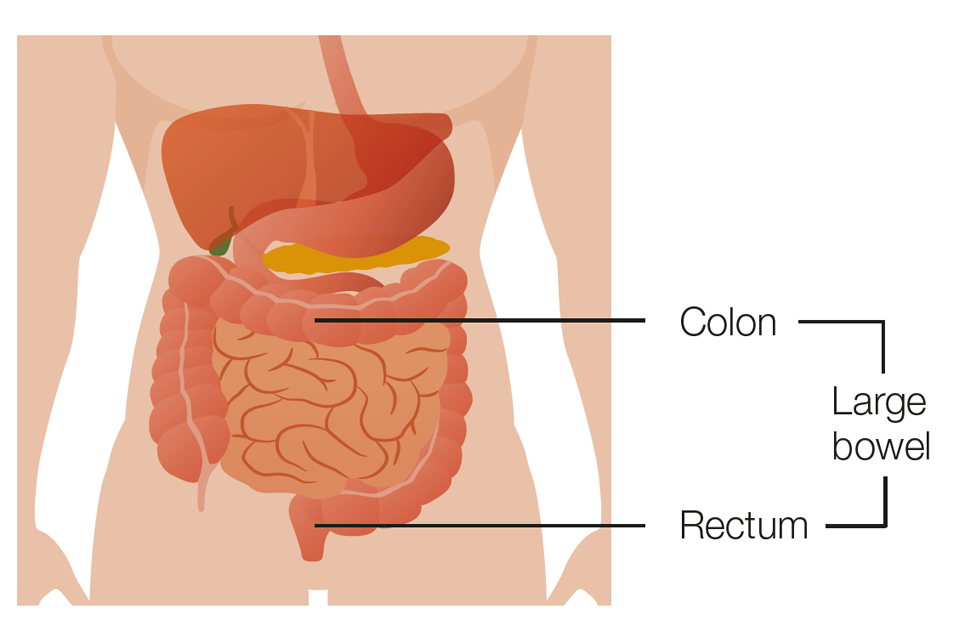
Il colon e il retto costituiscono l’intestino crasso.
L’intestino fa parte del nostro apparato digerente. Esso preleva sostanze nutritive e acqua dai cibi e trasforma i residui in feci.
2. Colonscopia
La colonscopia serve a verificare la presenza di polipi o tumori all’interno dell’intestino. Essa contribuisce altresì a confermare la presenza di patologie intestinali diverse da forme tumorali.
L’esame sarà effettuato da un professionista sanitario appositamente qualificato, detto colonscopista.
Un sottile tubo flessibile, dotato di telecamera, è inserito attraverso il retto. Tale strumento è noto con il termine di endoscopio. È possibile percepire l’inserimento del tubo, ma per la maggior parte dei soggetti non risulta doloroso. L’interno dell’intestino sarà visualizzato su uno schermo.
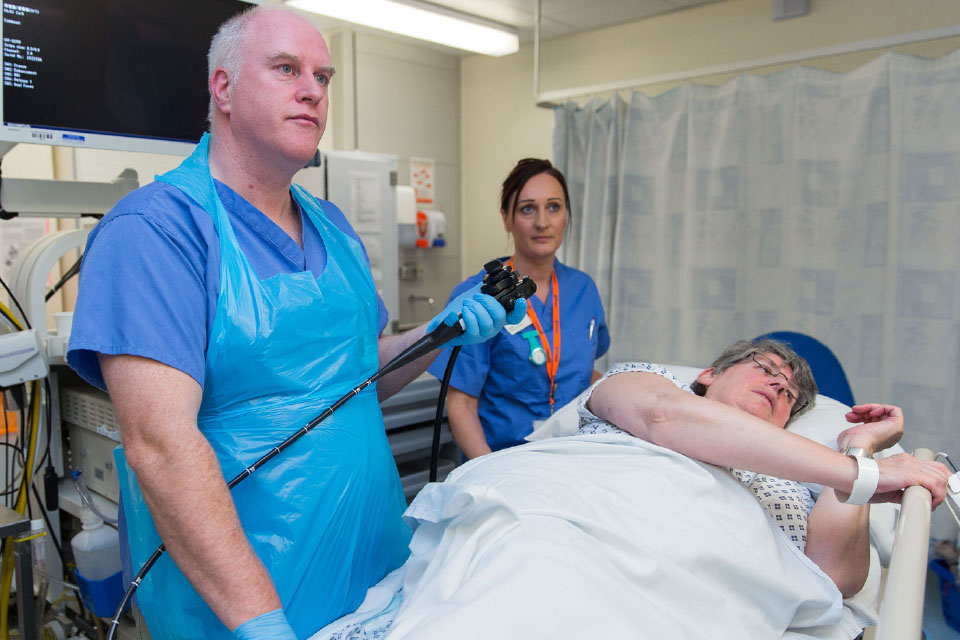
Il colonscopista prende visione delle immagini provenienti dall’interno dell’intestino sullo schermo.
La colonscopia dura in genere 30-45 minuti. L’appuntamento può estendersi per circa 2 ore in totale.
3. Appuntamenti
Nel corso del primo appuntamento si discuterà in merito all’esecuzione della colonscopia. Si tratta di un appuntamento con un professionista specializzato di screening (PSS). Detto specialista provvederà a:
-
parlare con il paziente dei risultati dello screening
-
descrivere cosa si intende per colonscopia
-
illustrare i potenziali rischi e benefici
-
discutere in merito alle opzioni a disposizione per mettere il paziente a suo agio
-
rispondere alle domande del paziente.
Si verificherà se il paziente risulta idoneo per la colonscopia. Si chiederà al paziente se è affetto da patologie o se assume farmaci. Alcuni individui non possono sottoporsi alla colonscopia. In alternativa, lo specialista valuterà l’eventuale idoneità per una colonscopia virtuale, denominata Colon-Tac (CTC). Si tratta di un esame radiologico che permette di conoscere lo stato di salute dell’intestino. Consultare maggiori informazioni sull’esecuzione della Colon-Tac su GOV.UK.
I soggetti idonei alla colonscopia possono decidere se sottoporsi alla procedura. In tal caso, essa sarà effettuata in ospedale e avrà luogo entro due settimane dal primo appuntamento.
Comunicare eventuali ulteriori esigenze allo specialista. Ad esempio, notificate se avete bisogno di una persona che vi assista durante l’appuntamento, tra cui un accompagnatore o un interprete.
È possibile chiedere che la colonscopia sia effettuata da un professionista di sesso maschile o femminile. Sebbene non sempre sia possibile, cercheremo di soddisfare la richiesta.
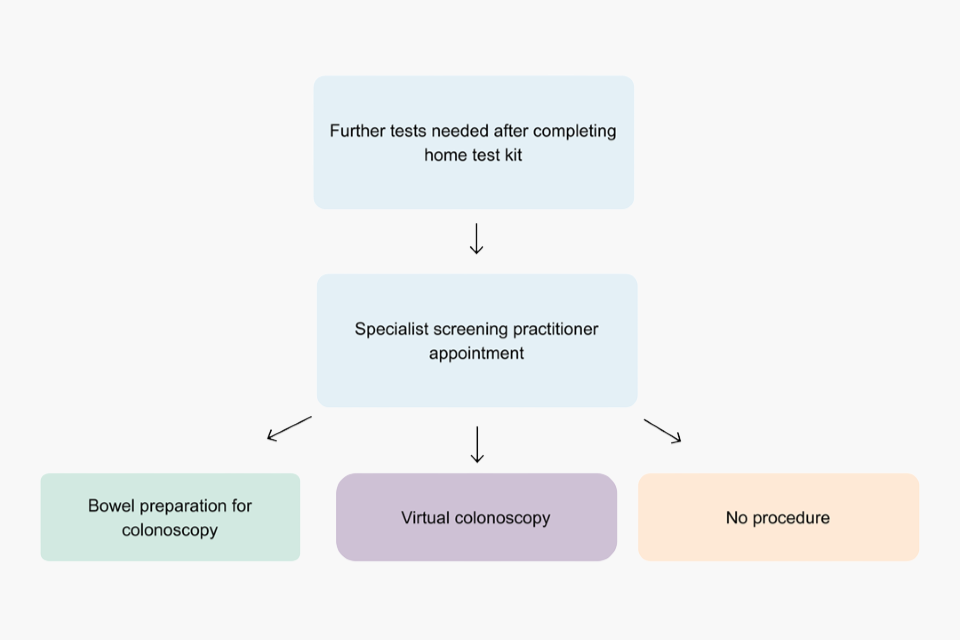
Il diagramma mostra la serie di appuntamenti per lo screening dell’intestino
4. Prima della colonscopia
Si forniranno alcune istruzioni nel corso dell’appuntamento con il professionista specializzato di screening. In tal modo, il paziente potrà prepararsi alla colonscopia.
L’intestino dovrà essere svuotato e ripulito al fine di eseguire la procedura. Si prega di leggere attentamente le istruzioni. Essere illustreranno:
-
cosa mangiare e bere nei giorni che precedono la colonscopia
-
quando smettere di mangiare e bere
-
fornitura di bustine di lassativi da bere o informazioni su come reperirle
-
modalità e tempi di assunzione dei lassativi.
I lassativi faranno in modo che il paziente vada in bagno più frequentemente del solito al fine di ripulire l’intestino. Solitamente, ciò avviene il giorno prima o, a volte, il giorno stesso della procedura.
Durante la colonscopia, il paziente è generalmente sveglio. Il paziente può scegliere tra:
-
antidolorifici
-
gas esilarante
-
sedazione: medicinali somministrati tramite un piccolo tubo (ago cannula) inserito nel braccio.
La totalità delle suddette opzioni potrebbe non essere disponibile in ogni ospedale.
5. Svolgimento della colonscopia
La colonscopia si svolgerà presso l’unità di endoscopia.
Il giorno della procedura, l’infermiera o lo specialista ne illustreranno lo svolgimento e i potenziali rischi. Al paziente sarà chiesto di firmare il modulo di consenso. Ciò serve a confermare che il paziente è consapevole dei rischi e accetta di sottoporsi alla procedura.
Se il paziente acconsente, dovrà indossare il camice da ospedale. Durante la procedura il paziente sarà coperto. Il camice ha una apertura sul retro.
Dovrebbero essere offerte opzioni analgesiche.
Per effettuare l’esame, chiederemo al paziente di sdraiarsi sul lato sinistro con le ginocchia leggermente piegate verso l’alto.
Il tubo sarà inserito nel retto e sarà fatto scorrere fino all’estremità superiore dell’intestino crasso. Il tubo si flette facilmente e pertanto può risalire superando le curve dell’intestino.
Il colonscopista procederà con l’infusione di acqua o insufflazione di aria (diossido di carbonio) all’interno. In tal modo l’intestino si distende e se ne facilita la visione. Si potrebbe percepire lo stimolo di andare in bagno. Non occorre preoccuparsi, perché l’intestino dovrebbe già essere stato ripulito. È normale sentirsi un po’ gonfi.
Si potrebbero avere crampi addominali. La colonscopia potrebbe causare disagio, ma non dolore. Se sentite dolore, informate lo specialista. Quest’ultimo può apportare correzioni per far sentire meglio il paziente.
Si potrebbe procede alla rimozione di eventuali polipi presenti nell’intestino o al prelievo di un piccolo campione di tessuti organici da analizzare attentamente al microscopio. Tale procedura è nota come biopsia. Laddove si procedesse in tal senso, il paziente non avvertirà alcuna sensazione, poiché non ci sono nervi nell’intestino.
6. Dopo la colonscopia
Il paziente sarà portato alla zona di risveglio per riposare. Il personale infermieristico monitorerà il paziente fino a quando sia idoneo per la dimissione a domicilio. Si comunicherà se il colonscopista ha asportato eventuali polipi o ha effettuato una biopsia.
Il paziente potrebbe necessitare di:
-
qualcuno che lo riporti a casa, in quanto potrebbe presentare sonnolenza, soprattutto se è stata somministrata la sedazione.
-
riposo ed è pertanto consigliato di prendersi un giorno libero dal lavoro o da altri impegni.
È possibile avvertire sensazione di gonfiore o crampi addominali dopo la colonscopia. In genere, essa dura soltanto 2-3 ore.
Laddove sia somministrata la sedazione, il paziente dovrà:
-
chiedere a un adulto responsabile di rimanere con lui per almeno 12 ore
-
astenersi dalla guida, dal bere alcol o dall’operare macchinari per 24 ore.
Potrebbero essere presenti sangue nelle feci o sanguinamento rettale per un paio di giorni. Sono cose normali. Se i sintomi non spariscono entro 2 giorni, si consiglia di consultare il medico curante.
Chiamare il 111 o l’ospedale dove è stata effettuata la colonscopia in presenza di:
-
forte emorragia rettale
-
sanguinamento che continua o peggiora
-
forte dolore addominale o acutizzazione del dolore
-
febbre alta, corpo accaldato o brividi.
7. Possibili rischi della colonscopia
In rari casi, la colonscopia non riesce a rilevare tumori o polipi che potrebbero evolvere in una forma maligna. È più probabile che ciò accada in caso di:
-
intestino non completamente ripulito
-
difficoltà a far scorrere la telecamera all’interno dell’intestino
Se si presentano sintomi di tumore del colon-retto, consultare il medico curante. È importante farlo anche se ci si è sottoposti di recente allo screening del tumore del colon-retto. Consultare maggiori informazioni sui sintomi del tumore del colon-retto su NHS.UK.
In rari casi, possono verificarsi complicanze durante la colonscopia, laddove il paziente:
-
abbia una reazione avversa alla sedazione;
-
abbia una forte emorragia dopo la procedura;
-
soffra una perforazione della parete intestinale (piccola lacerazione o foro).
Circa 1 soggetto su 2.500 sottoposto a colonscopia necessita di una trasfusione di sangue.
La perforazione della parete intestinale si verifica durante 1 colonscopia su 1.700. Se ciò avviene, potrebbe essere necessario un intervento chirurgico riparativo. Dipenderà dalla dimensione e dalla posizione della perforazione. Per alcune di esse non è necessario alcun intervento chirurgico.
In rari casi, le complicanze successive alla colonscopia risultano letali. I colonscopisti sono altamente qualificati e si tratta di un’eventualità estremamente rara.
I presenti dati statistici sono forniti esclusivamente a scopo orientativo per la popolazione generale. Il professionista specializzato di screening illustrerà al paziente quali sono i suoi rischi personali. Essi saranno in funzione dell’età e dello stato di salute.
8. Esito della colonscopia
L’esito può essere ottenuto nell’arco della giornata oppure dopo alcune settimane. Una copia dei risultati sarà inviata anche al medico curante del paziente.
Sono quattro i principali risultati:
-
risultati normali
-
presenza di polipi: non è necessario monitoraggio ulteriore
-
presenza di polipi: è necessario monitoraggio ulteriore
-
tumore del colon-retto.
A volte si rilevano altre patologie intestinali. Durante la stessa colonscopia, è possibile individuare polipi o tumori del colon-retto o altre patologie intestinali.
8.1 Risultati normali
Circa 11 persone su 100 ricevono questo risultato.
Ciò indica che:
-
non sono stati individuati polipi;
-
non esistono segnali di altre patologie intestinali.
Si inviterà il paziente a sottoporsi nuovamente allo screening del tumore del colon-retto dopo 2 anni, se non ha ancora compiuto i 75 anni di età.
8.2 Presenza di polipi: non è necessario monitoraggio ulteriore
Circa 50 persone su 100 (la metà) ricevono questo risultato.
Ciò indica che:
-
i polipi sono stati asportati nel corso della colonscopia;
-
oppure è stato prelevato un campione di cellule (biopsia) dall’intestino per analisi.
Dopo l’esame istologico, non saranno necessarie cure aggiuntive o colonscopie di controllo.
Si inviterà il paziente a sottoporsi nuovamente allo screening del tumore del colon-retto dopo 2 anni, se non hanno ancora compiuto i 75 anni di età.
8.3 Presenza di polipi: è necessario monitoraggio ulteriore
Circa 11 persone su 100 ricevono questo risultato.
Ciò indica che è stata rilevata una tipologia di polipo di alto rischio. Essa presenta maggiori probabilità di evolvere in forme maligne.
A volte, l’asportazione di polipi durante la colonscopia potrebbe risultare difficoltosa. In tal caso, potrebbe rendersi necessaria un’altra procedura chirurgica o colonscopia specializzata.
Si offriranno dunque colonscopie a intervalli più ravvicinati in futuro. Esse avranno lo scopo di verificare la salute dell’intestino e l’eventuale presenza di nuovi polipi.
8.4 Tumore del colon-retto
Circa 7 persone su 100 ricevono questo risultato.
Se è rilevata la presenza di tumore del colon-retto, il paziente avrà un appuntamento con uno specialista che gli illustrerà le opzioni di trattamento e le tipologie di sostegno.
La maggior parte dei soggetti (circa 9 su 10) con tumore del colon-retto allo stadio iniziale ricevono cure efficaci.
Un tumore del colon-retto a uno stadio avanzato potrebbe essere difficile da trattare, senza possibilità di guarigione.
8.5 Altre patologie intestinali
Talvolta, durante la colonscopia, non sono individuati alcuni polipi o tumori del colon-retto, ma si rilevano altre patologie intestinali, tra cui:
Circa 18 persone su 100 ricevono questo risultato.
Maggiori informazioni su tali patologie sono disponibili su NHS.UK. In caso di riscontro di segnali di altre patologie intestinali, il medico curante illustrerà al paziente il significato e i passi successivi. Potrebbe essere necessario trattamento o monitoraggio al di fuori del programma di screening del tumore del colon-retto.

Il diagramma mostra i risultati per ogni 100 soggetti sottoposti a colonscopia
9. Ulteriori informazioni e supporto
Per orientamento sull’esecuzione della colonscopia, chiamare la linea amica gratuita allo 0800 707 60 60. I soggetti affetti da problemi dell’udito o difficoltà di eloquio, possono contattarci tramite il servizio Relay UK. Comporre il 18001 seguito da 0800 707 60 60 sul proprio telefono oppure sulla app Relay UK.
Le presenti informazioni sono disponibili anche in formati alternativi, tra cui lettura facilitata e in altre lingue. Per richiedere altri formati, chiamare lo 0300 311 22 33 o scrivere una e-mail a england.contactus@nhs.net.
È possibile altresì:
-
parlare con il medico curante
-
ottenere maggiori informazioni sullo screening del tumore del colon-retto su NHS.UK
-
consultare informazioni per persone transgender e non binarie circa i programmi di screening NHS.
Sebbene non riceveranno alcun invito, i soggetti di età pari o superiore a 75 anni potranno sottoporsi allo screening ogni 2 anni. Chiamare l’assistenza telefonica allo 0800 707 60 60 per chiedere un kit per effettuare il test a domicilio.
Si utilizzano le informazioni personali tratte dalle cartelle dell’NHS per invitare i pazienti allo screening a tempo debito. Tali informazioni ci aiutano a migliorare i programmi di screening e offrire assistenza di qualità. Consultare ulteriori informazioni sull’utilizzo e la tutela dei dati.
Consultare come negare il consenso allo screening.
