Скрининговое обследование на колоректальный рак: прохождение колоноскопии (Russian)
обновлено 27 января 2025
Applies to England
Эта брошюра содержит информацию о прохождении колоноскопии, если после применения набора NHS для тестирования на колоректальный рак необходимо дополнительное обследование.
1. Почему NHS предлагает колоноскопию
Колоноскопия поможет обнаружить полипы и колоректальный рак, так как они могут развиваться без симптомов.
Полипы – это небольшие образования на слизистой оболочке толстого кишечника. Большинство полипов являются безвредными, но некоторые из них могут с большей вероятностью перейти в рак. Колоректальным называется рак, который возникает в любом месте толстого кишечника. Сюда входят ободочная кишка и прямая кишка.
Мы предлагаем колоноскопию, если мы нашли определенное количество крови в вашем образце кала. Полипы и колоректальный рак иногда кровоточат, но это не всегда можно увидеть. У большинства людей не будет колоректального рака, но колоноскопия поможет нам выявить причину наличия крови.
Если у вас имеются полипы, мы обычно можем удалить их во время колоноскопии. Это значительно уменьшает вероятность заболевания колоректальным раком. При наличии признаков колоректального рака мы, вероятно, сможем предложить лечение. Ранее обнаружение колоректального рака может повысить вероятность того, что лечение будет эффективным.
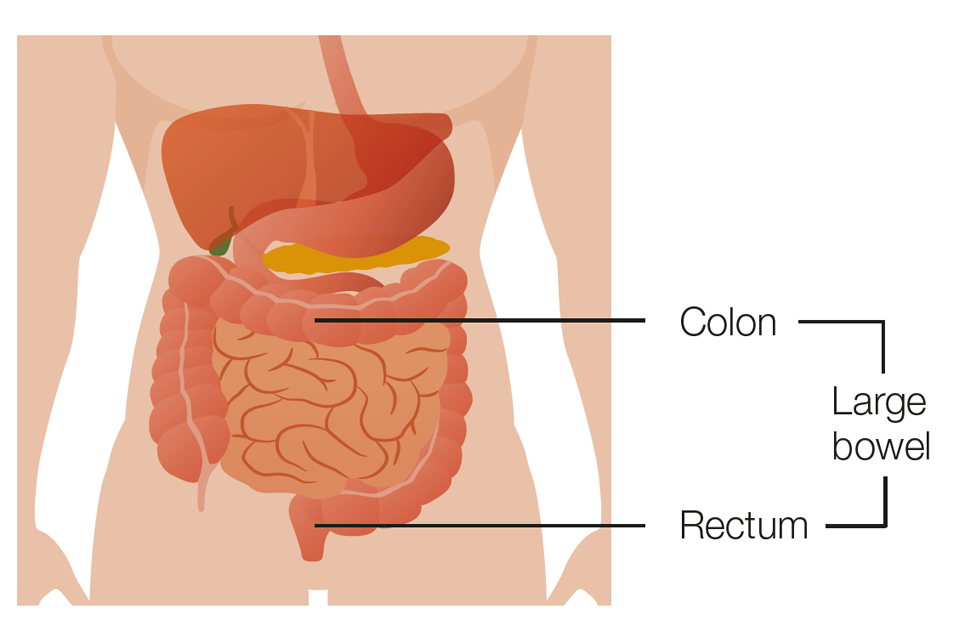
Толстый кишечник состоит из ободочной кишки и прямой кишки
Кишечник входит в состав нашей пищеварительной системы. Он поглощает питательные вещества и воду из пищи и перерабатывает все остальное в кал.
2. Колоноскопия
Колоноскопия - это обследование внутри кишечника для обнаружения полипов и колоректального рака. Она также помогает выявить иные заболевания кишечника, кроме колоректального рака.
Обследование будет проводить специально подготовленный медицинский работник, так называемый колоноскопист.
Он/она введет тонкую гибкую трубку с небольшой камерой на конце вам в задний проход. Этот прибор называют колоноскопом. Вы можете чувствовать, как он вводится, но большинство людей не находят эту процедуру болезненной. Камера позволяет увидеть внутреннюю часть вашего кишечника на экране.
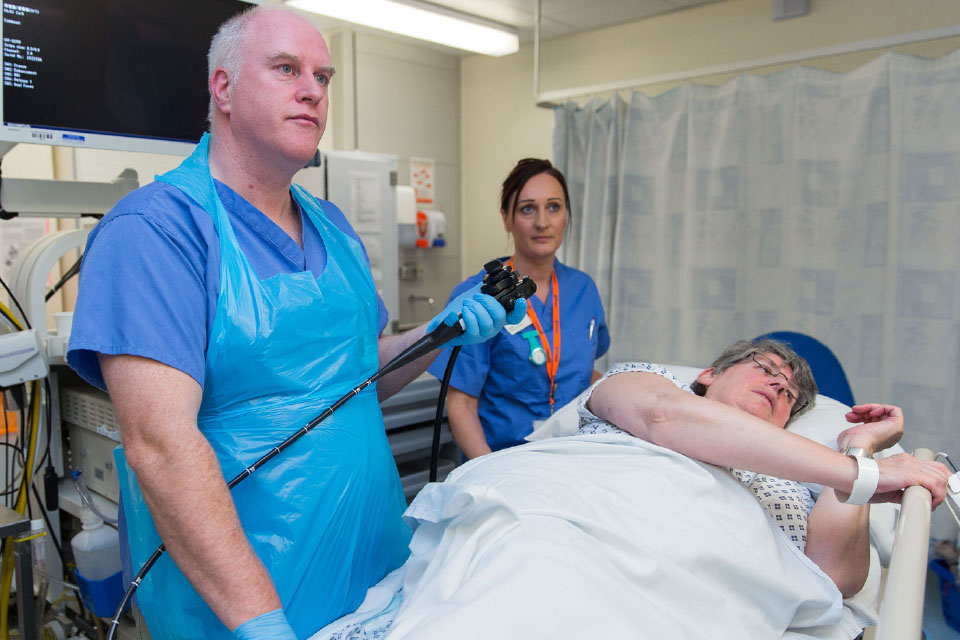
Колоноскопист рассматривает изображения внутренней части кишечника на экране
Колоноскопия обычно занимает 30 - 45 минут. Весь прием полностью может длиться около 2 часов.
3. Ваши приемы
Цель первого приема - обсуждение процедуры колоноскопии. Этот прием проводится так называемым специалистом по скринингу (SSP). Этот специалист:
-
поговорит с вами о результатах вашего скрининга
-
расскажет, что такое колоноскопия
-
объяснит возможные риски и преимущества
-
обсудит возможности для повышения вашего комфорта
-
ответит на любые ваши вопросы.
Специалист также проверит, подходит ли вам процедура колоноскопии. Он/она спросит вас о заболеваниях, которые могут у вас быть, и принимаемых лекарствах. Некоторым людям колоноскопия противопоказана. Вместо этого специалист рассмотрит, будет ли виртуальная колоноскопия, так называемая КТ-колонография (КТК), более подходящей процедурой для вас. Она использует рентгеновские лучи, чтобы проверить здоровье вашего кишечника. Узнайте больше о прохождении КТК на сайте GOV.UK.
Если вы достаточно здоровы, чтобы пройти колоноскопию, вы можете решить, будете ли вы проходить эту процедуру. Если вы согласитесь, эта процедура обычно будет проводиться в больнице. Как правило, она проводится в течение 2 недель после вашего первого приема.
Сообщите специалисту, если у вас есть какие-либо дополнительные потребности. Например, вам может понадобиться помощь во время приема, например, ухаживающее лицо или переводчик.
Вы можете попросить, чтобы колоноскопия проводилась мужчиной или женщиной. Мы попытаемся выполнить ваше пожелание, но это не всегда возможно.
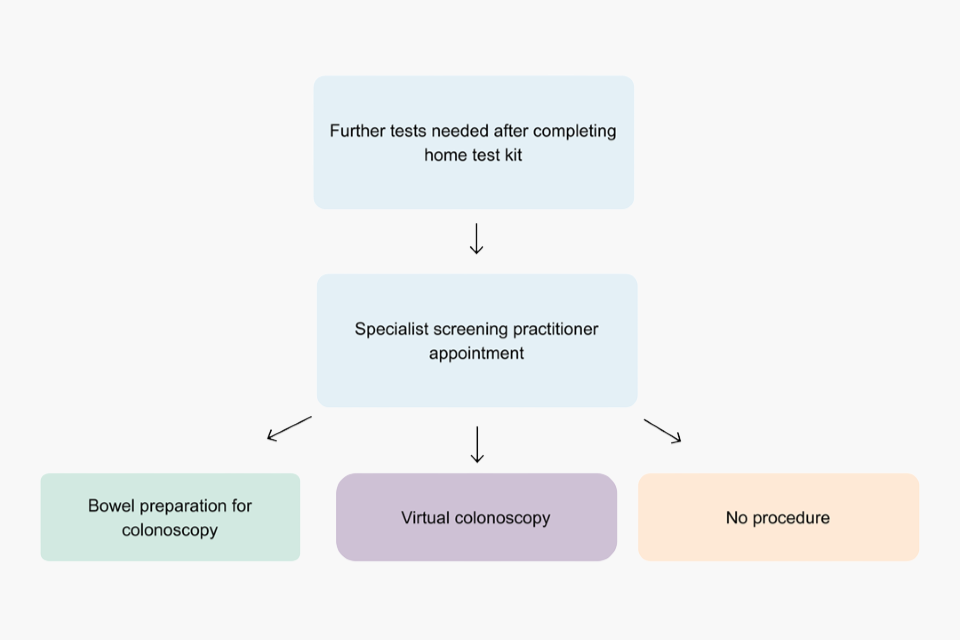
Схема, показывающая возможные направления скринингового приема
4. Перед колоноскопией
Вы получите некоторые указания во время приема у специалиста по скринингу. Они помогут вам подготовиться к колоноскопии.
Для проведения этой процедуры ваш кишечник должен быть пустым. Просим тщательно придерживаться всех указаний. Сюда будут относиться:
-
указания о том, что вам нужно есть и пить в дни перед колоноскопией
-
указания о том, когда вам следует прекратить есть и пить
-
предоставление вам слабительных препаратов для приема, или информации о том, где их можно получить
-
указания о том, как и когда принимать слабительное.
Слабительное заставит вас ходить в туалет чаще, чем обычно, чтобы помочь вам опорожнить кишечник. Обычно это следует делать за день до колоноскопии, а иногда – в день процедуры.
Во время колоноскопии вы обычно в сознании. Вы можете выбрать:
-
обезболивающие препараты
-
газ с воздухом (энтонокс)
-
седацию – лекарство, которое вводится в руку через небольшую трубку (канюлю).
Эти возможности могут не предлагаться в некоторых больницах.
5. Прохождение колоноскопии
Колоноскопия будет проводиться в отделении эндоскопии.
В день процедуры медсестра или специалист объяснят вам, что будет происходить, и возможные риски. Вам будет предложено подписать форму согласия. Это подтверждает, что вы понимаете риски и согласны на проведение процедуры.
Если вы согласны, вас попросят переодеться в больничный халат. Вы не будете раздеты при проведении процедуры. Халат запахивается сзади.
Вам должны предложить средства для обезболивания.
Для проведения обследования вы должны лечь на левый бок и слегка согнуть колени.
Трубка вводится в задний проход и направляется к верхней части толстого кишечника. Трубка легко изгибается, чтобы пройти по изгибам кишечника.
Колоноскопист осторожно нагнетает небольшое количество воды или газа (двуокиси углерода). Это позволит расширить просвет кишечной трубки и улучшить обзор. Вы можете чувствовать потребность сходить в туалет, но ваш кишечник должен быть пустым, поэтому не волнуйтесь. Легкое вздутие живота - нормальное явление.
Вы можете ощущать спазмы в животе. При проведении колоноскопии у вас может быть дискомфорт, но она не должна вызывать болезненные ощущения. Если вы почувствуете боль, сообщите об этом колоноскописту. Он/она может внести коррективы, чтобы вам было удобнее.
Вам могут удалить полипы в кишечнике или взять небольшой образец ткани для более тщательного изучения под микроскопом. Это называется биопсией. Если это произойдет, вы ничего не почувствуете, так как ваш кишечник не имеет нервных окончаний.
6. После колоноскопии
Вы перейдете в помещение для отдыха, чтобы отдохнуть. Медсестры будут наблюдать за вами, пока вы не будете готовы уйти домой. Если колоноскопист удалил вам полипы или сделал биопсию, вам сообщат об этом.
Вам также может понадобиться:
-
чтобы кто-то отвез вас домой, так как вы можете ощущать сонливость, особенно после седации
-
возможно, вам следует взять выходной или оказаться от других обязанностей, чтобы отдохнуть.
После колоноскопии вы можете ощущать вздутие или спазмы в животе. Это обычно длится всего 2 - 3 часа.
После седации:
-
вы должны находиться под надзором ответственного взрослого в течение не менее 12 часов
-
вам запрещено водить транспортное средство, пить алкоголь или управлять оборудованием на протяжении 24 часов.
Пару дней у вас может быть кровь в кале или кровотечение из заднего прохода. Это обычное явление. Если симптомы не исчезнут через 2 дня, вам следует обратиться к своему врачу общей практики (GP).
Позвоните по номеру 111 или свяжитесь с больницей, где вам делали колоноскопию, если у вас:
-
сильное кровотечение из заднего прохода
-
кровотечение не проходит или усиливается
-
сильные боли в животе или усиление боли
-
высокая температура, чувство жара или озноба.
7. Возможные риски при колоноскопии
В очень редких случаях колоноскопия пропускает раковое образование или полип, который позже может перейти в рак. Вероятность этого повысится, если:
-
ваш кишечник не полностью освобожден
-
в вашем кишечнике трудно продвигать камеру.
Обратитесь к своему врачу (GP), если у вас есть симптомы колоректального рака. Важно сделать это, даже если вы недавно прошли скрининг на колоректальный рак. Узнайте больше о симптомах колоректального рака на сайте NHS.UK.
В редких случаях при колоноскопии могут возникнуть осложнения, если у вас:
-
была реакция на седацию
-
сильное кровотечение после колоноскопии
-
произошла перфорация кишечника (небольшой разрыв или крошечное отверстие в кишечнике).
Приблизительно 1 человеку из каждых 2 500 после колоноскопии требуется переливание крови.
Перфорация кишечника при колоноскопии бывает у 1 человека из каждых 1 700. Чтобы это исправить, в таком случае вам может понадобиться хирургическое вмешательство. Это будет зависеть от размера и места размещения перфорации. Некоторым людям операция не нужна.
В очень редких случаях осложнения после колоноскопии могут привести к смерти. Колоноскописты проходят хорошую подготовку, и вероятность этого очень мала.
Эти статистические данные являются лишь ориентиром для населения в целом. Специалист по скринингу проконсультирует вас по поводу вашего личного риска. Это будет зависеть от вашего возраста и состояния здоровья.
8. Результаты колоноскопии
Вы можете получить результаты в тот же день, или через несколько недель. Мы также отправим копию результатов вашему врачу общей практики (GP).
Результаты можно разделить на 4 основных типа:
-
нормальные результаты
-
найдены полипы – дальнейшее наблюдение не нужно
-
найдены полипы – дальнейшее наблюдение нужно
-
колоректальный рак.
Иногда мы находим другие заболевания кишечника. При проведении одной колоноскопии могут быть обнаружены полипы или колоректальный рак, а также другие заболевания кишечника.
8.1 Нормальные результаты
Приблизительно 11 человек из 100 получают такой результат.
Это значит, что мы:
-
не нашли полипов, и
-
не было обнаружено признаков других заболеваний кишечника.
Мы снова предложим вам скрининг на колоректальный рак через 2 года, если вы еще не достигли возраста 75 лет.
8.2 Найдены полипы – дальнейшее наблюдение не нужно
Приблизительно 50 человек из 100 (половина) получают такой результат.
Это значит, что мы:
-
удалили полипы во время колоноскопии, или
-
взяли образец клеток (биопсию) из вашего кишечника на исследование.
После проверки образца вы не нуждаетесь в дальнейшем лечении или проверочной колоноскопии.
Мы снова предложим вам скрининг на колоректальный рак через 2 года, если вы еще не достигли возраста 75 лет.
8.3 Найдены полипы – дальнейшее наблюдение нужно
Приблизительно 11 человек из 100 получают такой результат.
Это значит, что мы нашли тип полипа высокого риска. Они чаще всего перерастают в колоректальный рак.
Иногда полипы может быть слишком трудно удалить во время колоноскопии. В таком случае вам может понадобиться другая специализированная колоноскопия или операция.
Впоследствии мы будем предлагать вам более регулярные процедуры колоноскопии. Это делается для проверки здоровья кишечника и случаев образования новых полипов.
8.4 Колоректальный рак
От 7 до 10 человек из 100 получают такой результат.
Если мы обнаружим колоректальный рак, вас направят к специалисту-онкологу, чтобы обсудить возможности лечения и поддержку.
Большинство людей с колоректальным раком на самом раннем этапе (около 9 из 10 человек) получают успешное лечение.
Если у вас прогрессирующий колоректальный рак, его трудно лечить и невозможно исцелить.
8.5 Другие заболевания кишечника
Иногда колоноскопия не обнаруживает полипов или колоректального рака, зато мы можем найти другие заболевания кишечника:
Приблизительно 18 человек из 100 получают такой результат.
Вы можете узнать больше об этих заболеваниях на сайте NHS.UK. Если мы найдем признаки других заболеваний кишечника, ваш врач (GP) пояснит, что это значит, и какие следующие шаги необходимо предпринять. Вам может понадобиться лечение или наблюдение, которые не входят в программу скрининга на колоректальный рак.

Схема, показывающая результаты для каждых 100 человек, проходящих колоноскопию
9. Дополнительная информация и поддержка
Чтобы получить совет о прохождении колоноскопии, позвоните в нашу бесплатную службу телефонной помощи по номеру 0800 707 60 60. Если у вас проблемы со слухом или речью, для связи с нами вы можете воспользоваться службой передачи сообщений Relay UK. Наберите 18001, затем 0800 707 60 60 на вашем текстофоне, или воспользуйтесь приложением Relay UK.
Эта информация доступна в альтернативных форматах, включая формат для легкого чтения и другие языки. Чтобы запросить эту информацию в альтернативном формате, позвоните по номеру 0300 311 22 33 или напишите на электронную почту england.contactus@nhs.net.
Вы также можете:
-
поговорить с вашим врачом общей практики (GP)
-
найти больше информации о скрининге на колоректальный рак на сайте NHS.UK
-
прочитать информацию о программах скрининга NHS для трансгендерных и небинарных людей.
Если вы старше 75 лет, вы по-прежнему можете принимать участие в скрининге на колоректальный рак каждые 2 года, но вас больше не будут приглашать. Вы можете позвонить в службу телефонной помощи по номеру 0800 707 60 60, чтобы попросить набор для тестирования в домашних условиях.
Мы используем личные данные из вашей медицинской документации NHS, чтобы иметь возможность пригласить вас на скрининг в нужное время. Эта информация помогает нам улучшить программы скрининга и обеспечить качественное обслуживание. Узнать больше о том, как мы используем и защищаем вашу информацию.
Узнать, как отказаться от скрининга.
