Dépistage du cancer de l’intestin : subir une coloscopie (French)
Mis à jour 27 janvier 2025
Applies to England
Ce dépliant fournit des informations sur la réalisation d’une coloscopie si des tests supplémentaires sont nécessaires après l’utilisation du kit de test de dépistage du cancer de l’intestin du NHS.
1. Pourquoi le NHS propose-t-il une coloscopie ?
La coloscopie peut aider à détecter les polypes et les cancers de l’intestin parce qu’ils peuvent se développer sans symptômes.
Les polypes sont de petites excroissances sur la muqueuse de l’intestin. La plupart des polypes sont inoffensifs, mais certains sont plus susceptibles de se transformer en cancer. Le cancer de l’intestin est un cancer qui se trouve n’importe où dans le gros intestin. Cela inclut le côlon et le rectum.
Nous proposons une coloscopie si nous trouvons une certaine quantité de sang dans votre échantillon de selles. Les polypes et les cancers de l’intestin saignent parfois, mais cela n’est pas toujours visible. La plupart des gens n’ont pas de cancer de l’intestin, mais la coloscopie nous aide à vérifier la cause du sang.
Si vous avez des polypes, nous pouvons généralement les retirer lors de la coloscopie. Cela peut réduire considérablement votre risque de développer un cancer de l’intestin. Si vous présentez des signes de cancer de l’intestin, nous pourrons peut-être vous proposer un traitement. La détection précoce d’un cancer de l’intestin augmente les chances d’efficacité du traitement.
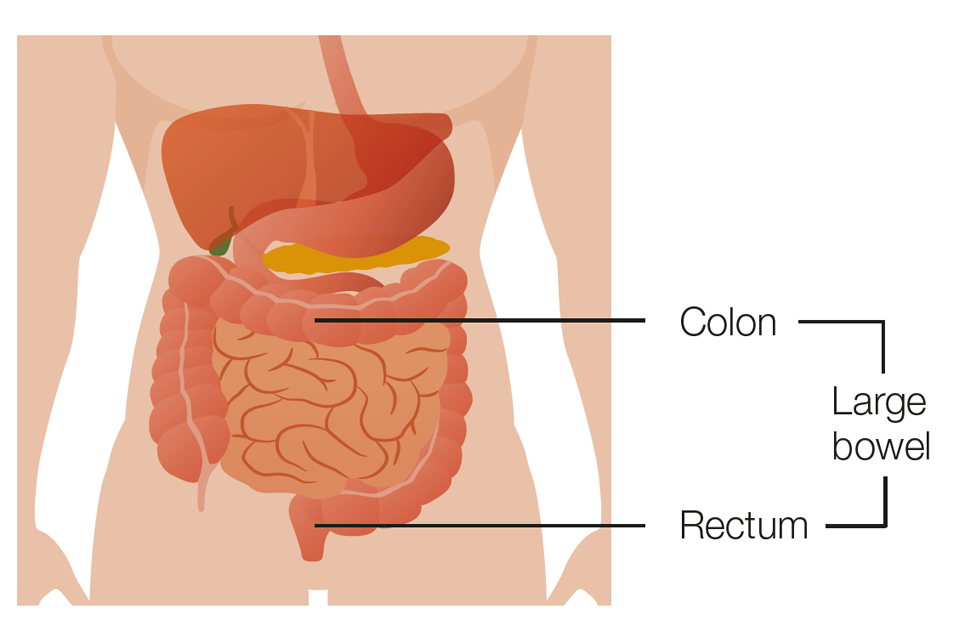
Le côlon et le rectum constituent le gros intestin.
L’intestin fait partie de votre système digestif. Il prend les nutriments et l’eau des aliments et transforme ce qui reste en excréments.
2. Coloscopie
Une coloscopie est un examen qui permet de vérifier la présence de polypes et de cancers de l’intestin à l’intérieur de vos intestins. Elle permet également de vérifier si vous souffrez d’une affection intestinale qui n’est pas un cancer de l’intestin.
Un clinicien spécialement formé, appelé coloscopiste, effectuera l’examen.
Il introduira dans votre rectum un tube fin et flexible muni d’une petite caméra. C’est ce qu’on appelle un coloscope. Vous le sentirez peut-être entrer, mais la plupart des gens ne ressentent pas de douleur. La caméra du coloscope montre l’intérieur de votre intestin sur un écran.
Le coloscopiste regarde les images de l’intérieur de l’intestin sur un écran
La coloscopie prend généralement de 30 à 45 minutes. L’ensemble du rendez-vous peut cependant prendre environ 2 heures.
3. Vos rendez-vous
Votre premier rendez-vous aura pour but de discuter de la possibilité de subir une coloscopie. Il s’agit d’un rendez-vous avec un praticien spécialisé dans le dépistage. Le spécialiste :
-
vous parlera de vos résultats de dépistage ;
-
décrira ce qu’est une coloscopie ;
-
vous expliquera les risques et les avantages possibles ;
-
discutera des options disponibles pour vous rendre plus à l’aise ;
-
répondra à toutes vos questions.
Il vérifiera si la coloscopie vous convient. Il vous demandera si vous avez des problèmes de santé et si vous prenez des médicaments. Certaines personnes ne peuvent pas subir de coloscopie. Le spécialiste évaluera si une coloscopie virtuelle appelée colographie tomodensitométrique (colographie TDM) peut être appropriée à la place. Cet examen utilise des rayons X pour vérifier la santé de votre intestin. Pour en savoir plus sur la colographie TDM, consultez le site GOV.UK.
Si vous êtes suffisamment en forme pour subir une coloscopie, vous pouvez choisir d’effectuer la procédure. Si c’est le cas, l’examen se déroulera généralement à l’hôpital. Cela devrait se faire dans les deux semaines suivant votre premier rendez-vous.
Veuillez indiquer au spécialiste si vous avez des besoins supplémentaires. Par exemple, vous pouvez avoir besoin de quelqu’un pour vous aider lors de votre rendez-vous, comme un aide-soignant ou un interprète.
Vous pouvez demander un coloscopiste homme ou femme. Nous essaierons de tenir compte de votre préférence, mais ce n’est pas toujours possible.
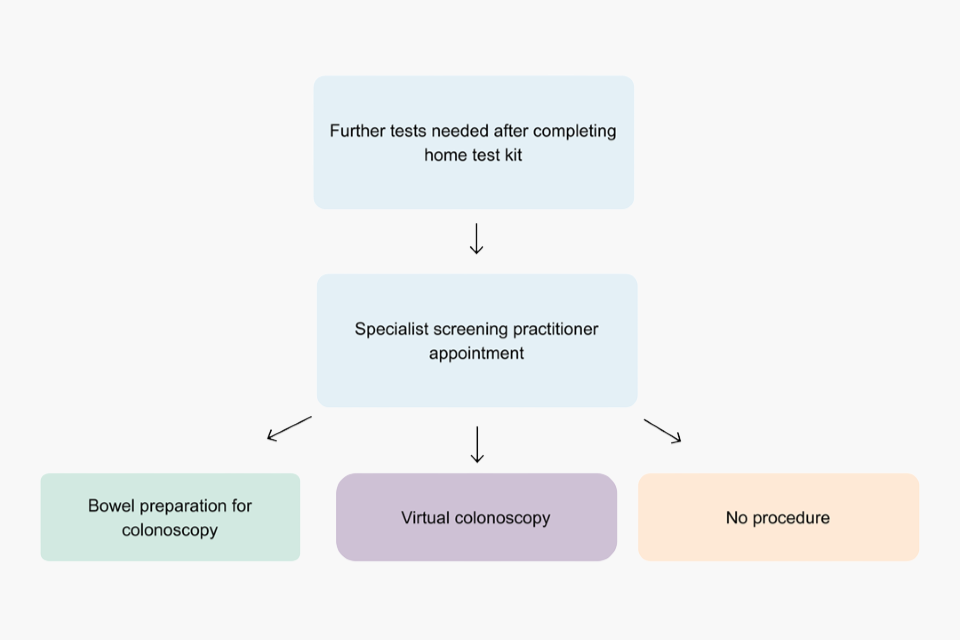
Schéma montrant le parcours du rendez-vous pour le dépistage des maladies de l’intestin
4. Avant votre coloscopie
Vous recevrez des instructions lors de votre rendez-vous avec le praticien spécialisé dans le dépistage. Elles vous aideront à vous préparer à votre coloscopie.
Vos intestins devront être vides pour que la procédure puisse avoir lieu. Veuillez suivre attentivement les instructions. Celles-ci incluent :
-
ce que vous devez manger et boire dans les jours précédant votre coloscopie ;
-
quand vous devez arrêter de manger et de boire ;
-
des sachets de laxatifs à boire ou des informations sur la manière de les obtenir ;
-
l’heure et la manière de prendre les laxatifs.
Les laxatifs vous obligeront à aller aux toilettes plus souvent que d’habitude pour vous aider à vider vos intestins. Cela se fait généralement la veille et parfois le jour même de l’intervention.
Vous êtes généralement éveillé(e) pendant une coloscopie. Vous pouvez choisir d’avoir :
-
des analgésiques ;
-
du gaz et de l’air ;
-
une sédation, un médicament administré par un petit tube (canule) dans votre bras.
Certains hôpitaux ne proposent pas toutes ces options.
5. Pendant votre coloscopie
Votre coloscopie aura lieu dans l’unité d’endoscopie.
Le jour de l’examen, une infirmière ou un spécialiste vous expliquera le déroulement de l’examen et les risques éventuels. On vous demandera de signer un formulaire de consentement. Il s’agit de confirmer que vous comprenez les risques et que vous acceptez la procédure.
Si vous êtes d’accord, on vous demandera de revêtir une chemise d’hôpital. Vous serez couvert(e) pour l’intervention. La blouse est fendue dans le dos.
On vous proposera des options de soulagement de la douleur.
Nous vous demanderons de vous allonger sur un lit sur votre côté gauche avec vos genoux légèrement pliés.
Le tube pénètre dans votre rectum et est guidé jusqu’au sommet de votre gros intestin. Le tube se plie facilement pour pouvoir contourner les courbes de l’intestin.
Le coloscopiste pompera doucement de l’eau ou du gaz (dioxyde de carbone). Cela permet d’ouvrir vos intestins et de mieux les voir. Vous aurez peut-être envie d’aller aux toilettes, mais vos intestins devraient déjà être vides, ne vous inquiétez donc pas. Il est normal de se sentir un peu ballonné(e).
Vous aurez peut-être des crampes d’estomac. La coloscopie peut être inconfortable, mais elle ne doit pas être douloureuse. Si vous ressentez de la douleur, informez-en le coloscopiste. Il pourra faire des ajustements pour que vous soyez plus à l’aise.
Il est possible qu’il retire des polypes dans vos intestins ou qu’il prélève un petit échantillon de tissu corporel pour l’examiner de plus près au microscope. C’est ce qu’on appelle une biopsie. Vous ne sentirez rien, car il n’y a pas de nerfs dans vos intestins.
6. Après votre coloscopie
Vous vous rendrez dans une salle de réveil pour vous reposer. Des infirmières vous surveilleront jusqu’à ce que vous soyez prêt(e) à rentrer chez vous. On vous dira si le coloscopiste a enlevé des polypes ou fait une biopsie.
Vous aurez peut-être besoin :
-
de quelqu’un pour vous raccompagner chez vous, car vous pourriez être somnolent(e), en particulier si vous avez reçu un sédatif ;
-
de vous reposer, vous pourriez donc souhaiter vous absenter de votre travail ou d’autres engagements.
Il se peut que vous vous sentiez ballonné(e) ou que vous ayez des crampes d’estomac après une coloscopie. Cela ne dure généralement que 2 à 3 heures.
Si vous avez reçu un sédatif, vous devez :
-
être accompagné(e) d’un adulte responsable pendant au moins 12 heures ;
-
vous abstenir de conduire, de boire de l’alcool ou d’utiliser des machines pendant 24 heures.
Il se peut également que vous ayez du sang dans vos selles ou que vous saigniez des fesses pendant quelques jours. Ces phénomènes sont courants. Si les symptômes ne disparaissent pas dans les 2 jours, vous devriez consulter votre médecin traitant.
Appelez le 111 ou l’hôpital où vous avez subi une coloscopie si vous avez :
-
des saignements abondants au niveau des fesses ;
-
des saignements qui ne disparaissent pas ou qui s’aggravent ;
-
des douleurs intenses à l’estomac ou des douleurs qui s’aggravent ;
-
une température élevée, une sensation de chaleur ou des frissons.
7. Risques possibles liés à la coloscopie
Dans de très rares cas, la coloscopie peut passer à côté d’un cancer ou d’un polype qui pourrait se transformer en cancer. Cela est plus susceptible de se produire si :
-
vos intestins ne sont pas complètement vides ;
-
il est difficile de déplacer la caméra dans vos intestins.
Consultez un médecin traitant si vous présentez des symptômes de cancer de l’intestin. Il est important de le faire même si vous avez récemment subi une coloscopie. Pour en savoir plus sur les symptômes du cancer de l’intestin, consultez le site NHS.UK.
Dans de rares cas, des complications peuvent survenir au cours d’une coloscopie si :
-
vous réagissez à la sédation ;
-
vous avez des saignements abondants après la coloscopie ;
-
vous avez une perforation intestinale (petite déchirure ou trou d’épingle).
Environ 1 personne sur 2 500 subissant une coloscopie a besoin d’une transfusion sanguine.
Les perforations intestinales surviennent dans environ 1 coloscopie sur 1 700. Dans ce cas, vous devrez peut-être subir une intervention chirurgicale pour la réparer. Cela dépendra de la taille et de la position de la perforation. Certaines personnes n’ont pas besoin d’intervention chirurgicale.
Dans de rares cas, les complications de la coloscopie peuvent entraîner la mort. Les coloscopistes sont très bien formés et cette éventualité est très peu probable.
Ces statistiques ne sont qu’un guide pour la population générale. Le spécialiste du dépistage vous conseillera sur votre risque personnel. Il se basera sur votre âge et votre état de santé.
8. Résultats de la coloscopie
Il se peut que vous receviez vos résultats le jour même ou que cela prenne quelques semaines. Nous enverrons également à votre médecin traitant une copie de vos résultats.
Il y a 4 résultats possibles :
-
résultats normaux ;
-
polypes détectés - aucun suivi nécessaire ;
-
polypes détectés - suivi nécessaire ;
-
cancer de l’intestin.
Il arrive que l’on trouve d’autres maladies de l’intestin. Il est possible de trouver des polypes ou un cancer de l’intestin et d’autres affections de l’intestin au cours de la même coloscopie.
8.1 Résultats normaux
Environ 11 personnes sur 100 obtiennent ce résultat.
Cela signifie :
-
que nous n’avons pas trouvé de polypes, et
-
qu’il n’y avait pas de signes d’autres affections intestinales.
Nous vous proposerons un nouveau dépistage du cancer de l’intestin dans 2 ans si vous avez moins de 75 ans.
8.2 Polypes détectés - aucun suivi nécessaire
La plupart des personnes (environ 50 sur 100) obtiennent ce résultat.
Cela signifie :
-
que nous avons enlevé des polypes au cours de votre coloscopie, ou
-
prélevé un échantillon de cellules (biopsie) dans vos intestins pour le tester.
Après l’analyse de l’échantillon, vous n’avez pas besoin d’un traitement supplémentaire ni de coloscopies de contrôle.
Nous vous proposerons un nouveau dépistage du cancer de l’intestin dans 2 ans si vous avez moins de 75 ans.
8.3 Polypes détectés - suivi nécessaire
Environ 11 personnes sur 100 obtiennent ce résultat.
Cela signifie que nous avons trouvé un type de polype à haut risque. Certains polypes sont plus susceptibles de se transformer en cancer.
Ces polypes peuvent être trop difficiles à enlever pendant la coloscopie. Dans ce cas, vous devrez peut-être subir une autre coloscopie spécialisée ou une intervention chirurgicale.
Nous vous proposerons alors des coloscopies plus régulières à l’avenir. Cela permet de vérifier la santé de votre intestin et de voir si vous avez de nouveaux polypes.
8.4 Cancer de l’intestin
Environ 7 et 10 personnes sur 100 obtiennent ce résultat.
Si nous trouvons un cancer de l’intestin, vous verrez un cancérologue pour discuter des options de traitement et de soutien.
La plupart des personnes (environ 9 sur 10) atteintes d’un cancer de l’intestin au stade le plus précoce sont traitées avec succès.
Si vous avez un cancer de l’intestin avancé, il peut être difficile à traiter et impossible à guérir.
8.5 Autres affections intestinales
Il arrive que la coloscopie ne permette pas de détecter des polypes ou un cancer de l’intestin, mais qu’elle révèle d’autres affections de l’intestin telles que :
Environ 18 personnes sur 100 obtiennent ce résultat.
Pour en savoir plus sur ces pathologies, consultez le site NHS.UK. Si nous trouvons des signes d’autres maladies de l’intestin, votre médecin traitant vous expliquera ce que cela signifie et les prochaines étapes. Il se peut que vous ayez besoin d’un traitement ou d’un suivi en dehors du programme de dépistage du cancer de l’intestin.

Schéma montrant les résultats pour 100 personnes ayant subi une coloscopie
9. Pour plus d’informations et d’assistance
Pour plus d’informations sur la coloscopie, veuillez appeler notre ligne d’assistance gratuite au 0800 707 60 60. Si vous avez des difficultés d’audition ou d’élocution, vous pouvez utiliser le service Relay UK pour nous contacter. Composez le 18001 puis le 0800 707 60 60 à partir de votre textophone ou utilisez l’application Relay UK.
Ces informations sont disponibles dans d’autres formats, y compris en lecture facile et dans d’autres langues. Pour obtenir ces informations dans un autre format, appelez le 0300 311 22 33 ou envoyez un courriel à england.contactus@nhs.net.
Vous pouvez aussi :
-
en parler à votre médecin traitant ;
-
trouver plus d’informations sur le dépistage du cancer de l’intestin sur NHS.UK ;
Si vous avez 75 ans ou plus, vous pouvez toujours participer au dépistage du cancer de l’intestin tous les deux ans, mais vous ne serez pas invité(e). Veuillez appeler notre ligne d’assistance gratuite au 0800 707 60 60 pour demander un kit de test à domicile.
Les programmes de dépistage du NHS utilisent les informations personnelles contenues dans vos dossiers NHS pour vous inviter à un dépistage au bon moment. Ces informations nous aident à améliorer les programmes de dépistage et à fournir des soins de qualité. En savoir plus sur la façon dont vos informations sont utilisées et protégées.
